カンジダ・アリウスという真菌に感染し易くなる!
エイズ発症者数、HIV感染報告数が過去20年で最少に 新型コロナ影響で検査機会減少したが、今後増える可能性がある!
去年1年間でエイズを発症した人の数が過去20年で最も少なくなりました。新型コロナウイルスの影響で、保健所の検査数が減少していることが関係している可能性があるということです。
厚生労働省のエイズ動向委員会によりますと、去年1年間で新たにエイズを発症した人は245人で、過去20年で最も少なかったということです。
また、去年1年間でエイズの原因となるウイルス=HIVへの感染が新たに報告されたのは625人で、6年連続の減少となり、こちらも過去20年で最少となりました。
委員会は「新型コロナウイルスの影響で検査機会が減っていることもあり、素直に減少しているとは読み取れない」とした上で、「全体の流れとしては減少している可能性がある」としています。
その上で早期発見、治療につなげるためにも保健所などで無料・匿名検査をするよう呼びかけています。
→https://news.yahoo.co.jp/articles/05a2ac691bfdad8d1532772a8fae7a3326b38f86
ここまでですが、ワクチン接種者は自己免疫力が大きく低下している可能性があるので、今後
エイズのような症状を発症する可能性大です。
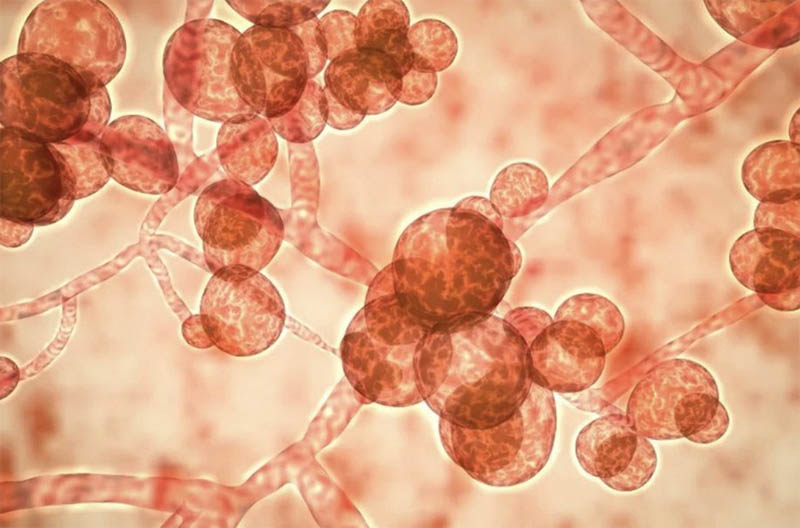
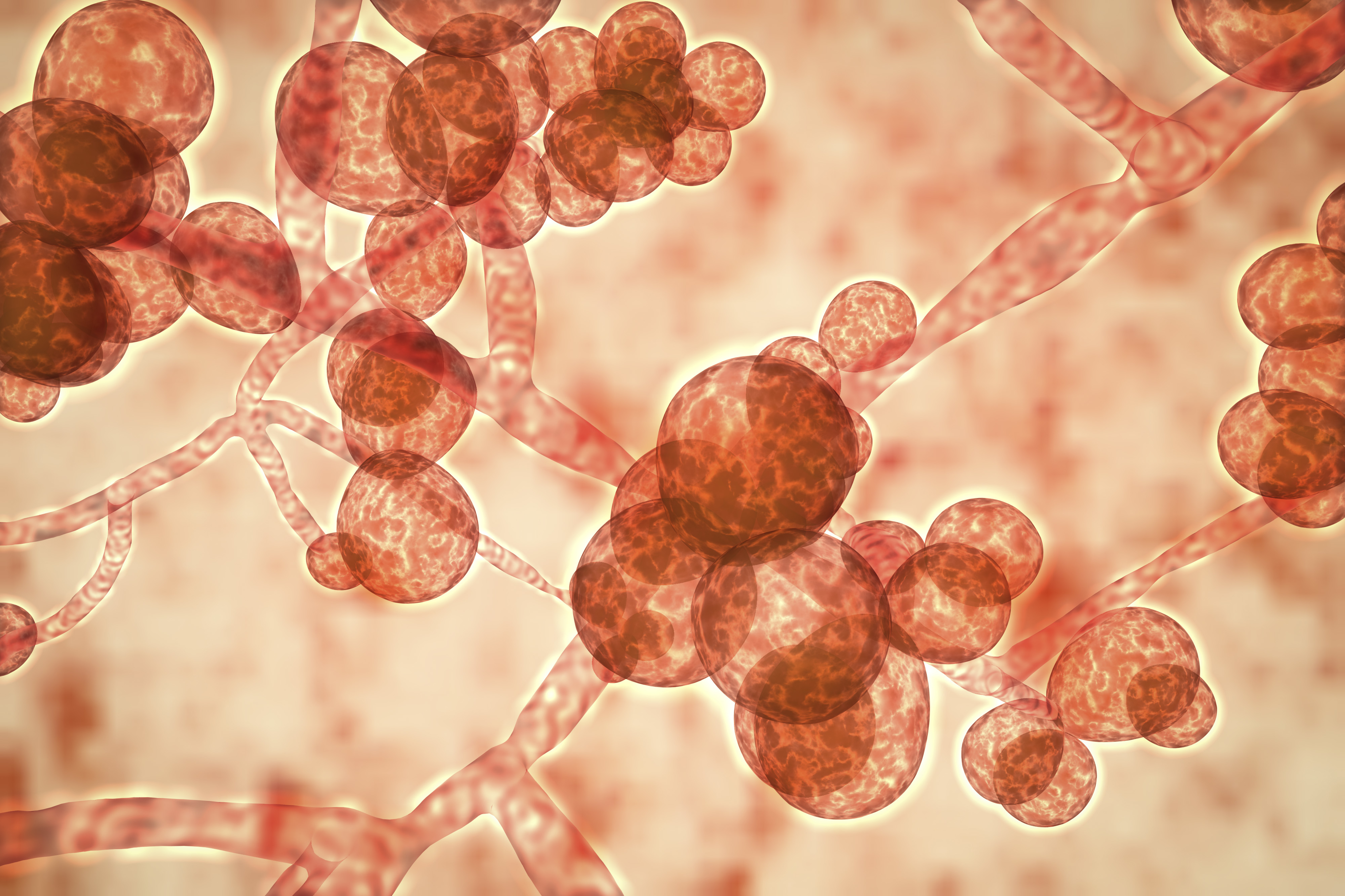
米国病院での致死的な真菌感染症が95%増加
米国疾病管理予防センター(CDC)は、致命的な治療抵抗性真菌の増加を追跡しており、全米の医療施設でアウトブレイクを引き起こしている。
CDCの研究チームがまとめた新しいデータは、3月21日にAnnals of Internal Medicine誌に掲載され、近年、米国でカンジダ・アウリス感染が劇的に増加していることを示しています。2021年、医療施設から報告された国内の症例は95%増加し、2019年から2021年にかけては17の州で最初の症例が報告されました。合計28の州とコロンビア特別区で感染が記録されており、この数字は、現在の介護施設の消毒や安全対策が十分でない可能性を示唆しています。
専門家は、現在のところ、C. aurisをより広い人々にとっての脅威とは考えていません。なぜなら、ほとんどの健康な人々は、病院内で蔓延しがちな重度の感染症にかかる危険性がないからです。しかし、C.aurisがいつの日か進化して、そのような存在になる可能性があると危惧されています。
2016年に米国初のC. auris感染症例が報告され、その後旅行によって多くの州にもたらされましたが、「初期には、それほど劇的な増加は見られませんでした」と、CDCの真菌症支部の医官で論文の筆頭著者であるメガン・ライマン氏は語ります。”それは私たちに希望を与えてくれました。” 2019年に事態は一変し、アウトブレイクを報告する州の流入により、この脅威が今後も続くことが明らかになったと彼女は言う。”本当に壊れやすい状況であることがわかった “と。2022年の研究では、ヨーロッパのアウトブレイクが同時に増加していることが記述されており、CDCによると、2009年に日本で初めて菌が出現して以来、世界30カ国以上で感染が発生しているとのことです。
今回の新知見は、COVID-19のパンデミックの影響も反映しているのかもしれません。2020年には、8つの州でC. aurisの最初の症例が報告され、他のどの年よりも多くなっています。CDCの科学者は、病院内の混雑状況、特にスタッフ、設備、PPEの不足に直面している病院が、この菌の拡散に寄与していると考えています。感染症はまれですが、死亡率は約30%と深刻で、発熱や悪寒などの症状から臓器不全に至ることがあります。
真菌感染症の多くは、軽症・重症にかかわらず、数百種類あるカンジダ酵母のうちの1つが原因です。カンジダ菌の中には、私たちの体内で穏やかに生活している種類もあり、例えばイースト菌感染症は、このような有用な種類の菌が過剰に増殖している状態です。しかし、健康な人の多くは、このカンジダ菌が一時的に皮膚に定着することで、病気や問題を引き起こすことなく、検査を受けなければ、その存在に気づくことはないでしょう。このような菌の定着は、正常な皮膚細菌叢に存在する真菌がバランスをとって引き継いでくれるため、自然に治ることが多いのです。しかし、C.aurisが傷口などから体内に侵入した場合、特に体力が落ちていたり、免疫力が低下していたりすると危険です。
CDCのデータがほとんど医療現場からのものであるのは、このためです。また、医療現場で感染症にかかったり、死亡したりした場合、すでにその場にいた人が検査を受ける可能性が高いことも要因のひとつです。「最初の感染者が現れたとき、それは臨床的なケースであることが多く、人々はそれを探していないかもしれないからです」とライマンは説明します。もしあなたが病院に行くことになり、感染を恐れているのであれば、「病院に入ったらすぐに、C. aurisのスクリーニングをしているかどうかを尋ねることができます」と、インペリアル・カレッジ・ロンドンの研究者であるジョアンナ・ローデス(この研究には参加していません)は言います。理想的な世界では、病院は入室時にすべての患者をスクリーニングしているはずです」と彼女は言う。まだ、病院にこのような検査を義務付けている州はありませんが、いくつかの州では、スクリーニングの普及を実現するために、推奨したり、郡レベルのプロジェクトに取り組んだりしています。
人間に感染する可能性のある真菌のほとんどは、特定の身体系統に脅威を与えるものです。肺に感染するものもあれば、皮膚に感染するものもあり、中には精神衛生に影響を与えるものもあるようです。このカンジダ菌は血流に影響を及ぼし、C. aurisによる感染症は「敗血症に似ています」とローデスは説明します。「でも、治療が難しいんです」とローデスは説明する。
C. aurisは抗真菌薬に耐性があり、真菌の中でもユニークな存在です。CDCの真菌リファレンスラボのディレクターであり、論文の著者でもあるShawn Lockhart氏は、「カンジダの全種類を見渡しても、抗真菌薬に耐性を持つのは、分離株(実験室で採取した細胞を再生したもの)の約7%に過ぎません」と述べています。「突然、全分離株の85-90%が耐性を持つようになったのです」。
通常、薬剤耐性菌は、3種類の抗真菌薬のうち1種類を忌避することができます。しかし、C. aurisは汎耐性菌であるため、3つの治療法すべてが弱体化するか効果がない。また、オーリス菌の薬剤耐性を長期的に追跡したところ、オーリス菌は短期間で劇的な進化を遂げており、専門家はこれを懸念しています。「汎耐性カンジダ菌の報告は、他に1つしかありません。「その違いは、3種類の抗真菌薬に同時に耐性を持つことはなかったということです。
C. aurisはまた、粘着する珍しい能力を持っています。この菌はバイオフィルムを形成することができます。「これは本質的に、鎧やアイアンマンのようなものです。バイオフィルムを形成することで、環境に留まることができ、表面に対して非常に粘着性が高くなり、消毒剤に抵抗することができます」。2015年の研究で、ローデスは、C. aurisが当時イギリスの国民保健システムで使われていた消毒剤のほとんどに耐性があることを発見し、勧告を調整するよう働きかけました。この「粘着性」によって、オーリス菌は人工呼吸器やカテーテルなどの医療機器に、他の感染性物質にはない方法で付着することができます。
ロックハートによれば、この菌の増加を食い止めるには、まず、患者が保有するC. オーリスの量を減らす方法を見つける必要がある。「重要なのは、他の患者に感染しないように、コロニー形成を十分に低くして、最もリスクの高い人々を守ることです」。そのためには、そもそも感染を最小限に抑えることが必要であり、そのためには、無菌の院内環境と洗浄手順を適切に維持することが必要だと彼女は言います。
ライマンは、米国での感染拡大を遅らせ、患者数を減らすための対策が可能であると確信しています。「実際に、感染を防ぎ、阻止した地域の施設を数多く見てきました」と彼女は言います。重要なのは、”本当に厳格な感染対策と良好なコミュニケーション “であると彼女は言う。


コメント